Особенности поражения ЖКТ при ревматических заболеваниях

Артриты и спондилиты на фоне заболеваний желудочно-кишечного тракта — это довольно распространенная проблема.
Артриты нередко встречаются при таких заболеваниях желудочно-кишечного тракта, как болезнь Крона, неспецифический язвенный колит (НЯК), болезнь Уипла, непереносимость глютена, паразитарные инвазии, реже — некоторые другие колиты и энтеропатии. Энтеропатические артриты могут еще встречаться под названием ВЗК-ассоциированные артриты (ВЗК — воспалительные заболевания кишечника). Поражение суставов и позвоночника на фоне указанных выше заболеваний относятся к серонегативным спондилоартритам.
Наиболее часто поражение опорно-двигательного аппарата наблюдается при болезни Крона и неспецифическом язвенном колите (НЯК), поэтому я акцентирую внимание именно на них. При остальных болезнях кишечника суставная патология встречается значительно реже.

Болезнь Крона – это гранулематозное воспаление желудочно-кишечного тракта с преимущественным поражением подвздошной кишки. Наличие болезни Крона у родственников увеличивает риск развития болезни и у потомков.
Неспецифический язвенный колит (НЯК) – хроническое воспалительное заболевание с поражением прямой и ободочной кишки. Неспецифический язвенный колит часто приводит к развитию опасных осложнений: массивное кровотечение из кишечника, сепсис, сужение просвета кишечника, перфорация (прободение) стенки кишечника. Оба эти заболевания одинаково часто встречаются у мужчин и у женщин, пик заболеваемости приходится на возраст 25-45 лет.
Клиническая картина энтеропатических артритов
Клинические проявления самих воспалительных заболеваний кишечника довольно обширны, чаще всего встречаются следующие:
- боли в животе различной интенсивности,
- диарея (частый жидкий стул),
- снижение веса,
- повышение температуры тела,
- анальные трещины,
- примесь крови в каловых массах,
- болезненные позывы к испражнению кишечника (тенезмы),
- повышенная слабость, утомляемость,
- обезвоживание,
- анемия и некоторые другие.
Как ревматолог, я имею дело с поражением опорно-двигательного аппарата при заболеваниях кишечника. Обычно таких больных мы ведем совместно с гастроэнтерологом. Поражение суставов рассматривается как системное проявление воспалительных заболеваний кишечника. Обычно артриты возникают при тяжелом и агрессивном течении этих заболеваний. В среднем артриты при воспалительных заболеваниях кишечника наблюдаются примерно у каждого пятого пациента, особенно часто при болезни Крона. Особенности артритов при воспалительных заболеваниях кишечника следующие:
- асимметричность поражение суставов,
- мигрирующий характер поражения,
- одновременное поражение до 5 суставов,
- поражение преимущественно суставов ног (чаще всего поражение коленных и голеностопных суставов).
В течении подобных артритов можно выделить довольно четкое чередование периодов ремиссии и обострения. Обычно длительность обострений не превышает 3 месяцев. В большинстве случаев наблюдается одновременное усугубление симптомов поражения кишечника и артрита.
Условно можно выделить 2 варианта течения артрита при воспалительных заболеваниях кишечника. При первом варианте наблюдается поражение ограниченного (не более 5) числа крупных суставов. При втором варианте возникает симметричный полиартрит, который маскирует другие ревматологические заболевания и требует проведения дифференциальной диагностики.
Поражение позвоночника при воспалительных заболеваниях кишечника чаще встречается у мужчин. Это может проявляться воспалением крестцово-подвздошных сочленений (сакроилеит).
При наличии болезни Крона и неспецифического язвенного колита риск развития анкилозирующего спондилоартрита возрастает более чем в 30 раз!
Далеко не всегда сакроилеит проявляет себя клинически, не более чем у 10-20% пациентов, тогда как КТ и МРТ выявляют изменения в позвоночнике и крестцово-подвздошных сочленениях более чем у половины пациентов с заболеваниями кишечника. Симптомы сакроилеита и спондилоартрита при заболеваниях кишечника сходны с клинической картинкой анкилозирующего спондилоартрита (болезни Бехтерева).
При спондилитах на фоне воспалительных заболеваний кишечника могут наблюдаться следующие симптомы:
- характерная боль в спине,
- ограничение подвижности позвоночника в поясничном отделе,
- ограничение подвижности грудной клетки (чувство нехватки воздуха, необходимость вдохнуть “полной грудью”),
- утренняя скованность в спине.
Кратко перечислю другие симптомы при воспалительных заболеваниях кишечника:
- поражение кожи (узловатая эритема, пиодермия),
- поражение слизистых оболочек (язвы слизистой рта, языка),
- глаз (увеиты, конъюнктивит),
- синдром Рейно,
- синдром Шегрена («сухой синдром»),
- тромбофлебит.
Диагностика
Специфических лабораторных анализов как при воспалительных заболеваниях кишечника, так и при спондилоартритах, ассоциированных с ними, нет!
При воспалительных заболеваниях кишечника могут наблюдаться:
- повышение СОЭ и С-реактивного белка (СРБ),
- тромбоцитоз (увеличение числа тромбоцитов),
- анемия,
- лейкоцитоз (увеличение числа лейкоцитов).
Примерно у 50% пациентов обнаруживается положительный HLA-B27. Анализ суставной жидкости выявляет признаки неспецифического неинфекционного воспаления в виде повышения количества лейкоцитов.
Дифференциальная диагностика
Дифференциальную диагностику болезни Крона и неспецифического язвенного колита следует проводить, прежде всего, друг с другом, так как клинические проявления этих болезней похожи. Различия представлены в таблице. В связи с этим при подозрении и исключении этих заболеваний стоит проводить исследование кишечника (ирригоскопия, колоноскопия), биопсию стенки кишечника. Также дифференциальную диагностику стоит проводить с инфекционными поражениями кишечника (туберкулез, иерсиниоз), синдромом раздраженного кишечника (СРК), медикаментозной энтеропатией и др. При наличии моно- и олигоартритов стоит исключатьсептический артрит, который может развиваться спонтанно или быть следствием тяжелого иммунодефицита на фоне активной терапии самих воспалительных заболеваний кишечника.
Принципы лечения
Медикаментозная терапия при болезни Крона и неспецифическом язвенном колите сходна. Препаратами первой линии являются нестероидные противовоспалительные препараты (НПВП). Они способны подавлять воспаление в суставах и позвоночнике.
Следует помнить, что одновременно с очевидной пользой, НПВП могут усугублять течение кишечных проявлений воспалительных заболеваний кишечника.
Лечение проводится под контролем гастроэнтеролога и ревматолога. При тяжелом течении этих заболеваний показан прием гормональных препаратов (возможно и внутрисуставное введение глюкокортикоидов при ограниченном числе пораженных суставов).
Основным базисным противовоспалительным препаратом (БПВП) является сульфасалазин. Этот препарат одновременно эффективно воздействует на течение самих воспалительных заболеваний кишечника и связанных с ними артритов, однако практически не оказывает положительного влияния при поражении позвоночника, что ограничивает применении этого препарата при спондилитах. При отсутствии эффекта от сульфасалазина и глюкокортикостероидных гормонов решается вопрос о назначении метотрексата или азатиоприна.
Перспективным направлением является применение генно-инженерных биологических препаратов (ГИБП), в частности, Инфликсимаба (Ремикейд). Однако стоимость лечения подобными препаратами значительно ограничивают их широкое применение.
Иногда приходится прибегать к хирургическому лечению заболеваний кишечника, особенно при развитии серьезных осложнений (массивное кишечное кровотечение, перитонит, перфорация кишечника и др.).
Хирургическое лечение НЕ влияет на течение спондилоартритов при воспалительных заболеваниях кишечника, а соответственно, медикаментозная терапия таким больным должна обязательно проводиться.
Особенности поражения ЖКТ при ревматических заболеваниях
Ирина Александровна Зборовская – директор Федерального бюджетного государственного учреждения «Научно-исследовательский институт клинической и экспериментальной ревматологии» РАМН, профессор кафедры госпитальной терапии с курсом клинической ревматологии факультета усовершенствования врачей Волгоградского государственного медицинского университета, д.м.н. Ревматические заболевания относятся к системным заболеваниям, а это значит, что поражаются все органы и системы, в том числе, и желудочно-кишечный тракт. Причем, специфика поражений ЖКТ связана с особенностью патогенеза этих заболеваний. I. Системная склеродермия. Например, при системной склеродермии (ССД) это самое частое из всех поражений внутренних органов. Поражение ЖКТ при ССД имеет столь четкую очерченную и своеобразную клинико-рентгенологическую картину, что по своей диагностической значимости выходит на первый план среди других висцеральных проявлений ССД. 1. В начале заболевания возникает потеря вкусовой чувствительности, затруднение при жевании, довольно частая отрыжка. Затем присоединяется дисфагия, которая осложняет прием пищи. У многих больных отмечается значительное уменьшение массы тела. 2. Дисфункция пищевода встречается у 80% больных а) Нарушение моторики пищевода и рефлюкс. – Возникают в результате замещения коллагеном гладких мышц нижней трети пищевода, вследствие этого возникает дисфункция нижнего пищеводного сфинктера. – Поперечнополосатая мускулатура верхней трети пищевода обычно не повреждается. – Характеризуется картиной своеобразного рефлюкс-эзофагита, который проявляется: дисфагией, нарушением глотания твердой и даже жидкой пищи, болезненными срыгиваниями. б) Дисфункция нижнего пищеводного сфинктера приводит также к развитию пептического эзофагита. Образуются язвы пищевода. Чаще всего они локализуются в месте соединения пищевода с желудком. В терминальной стадии назначается парентеральное питание. в) Может развиться склероз уздечки языка. Рис. Склероз уздечки языка г) Стриктуры пищевода – Возникают вследствие постоянного рефлюкса. – При этом рентгенологически в положении больного лежа отмечают значительное расширение пищевода в верхних отделах и сужение в нижней трети, значительную задержку пассажа бариевой взвеси по пищеводу, замедление перистальтики. д) У трети пациентов с ССД обнаруживают синдром Баррета – тонкокишечную метаплазию эпителия пищевода. Прием ингибиторов протонной помпы в больших дозах (40-80 мг/сут омепразола и цизаприда) облегчает состояние больных. 3. Изменения в кишечнике подобны изменению в пищеводе; они также встречаются в 80% случаев. а) Выявляются признаки склеродермического дуоденита – язвенноподобный синдром: нарушение моторики кишечника, спазмы, диарея. б) При поражении тонкой кишки может возникнуть синдром нарушения всасывания и бактериального роста. Это происходит при преимущественном поражении тонкого кишечника – спруподобный синдром. Больных беспокоит тошнота, вздутие живота, урчание переливание в нем, поносы. Одной из причин диареи является синдром избыточного размножения бактерий. В этом случае эффективны антибиотики. в) При поражении толстого кишечника – упорные запоры, иногда с признаками частичной рецидивирующей непроходимости. г) Дивертикулы. Могут возникать дивертикулы поперечно-ободочной и нисходящей кишок. д). Из редких осложнений – кистозный пневматоз кишки, изъязвление и перфорация стенки кишки. 4. Развитие билиарного цирроза печени(редко).
II. Изменение желудочно – кишечного тракта
при дерматомиозите1. Отмечаются нередко и проявляются нарастающей дисфагией (вследствие поражения поперечно-полосатой мускулатуры глоточного кольца и верхнего отдела пищевода), отсутствием аппетита, иногда болями в животе и симптомами гастроэнтероколита, уменьшением массы тела, вплоть до кахексии. По данным различных авторов, дисфагия выявляется у 36-84% больных. Она развивается постепенно и носит прогрессирующий характер. Нарушение процесса жевания и глотания может усугубиться поражением жевательных мышц и мышц языка, пищевода, слизистой оболочки полости рта и глотки, иногда с отеком, инфильтрацией и изъязвлением и наблюдается гиперсаливация, поперхивание (из-за поражения мышц гортани, в том числе надгортанника и мягкого нёба) и попадание пищи в дыхательные отделы. Поперхивание представляет реальную опасность аспирации пищи с последующим развитием аспирационной пневмонии.2. Тяжелая форма прогрессирующей дисфагии. Когда твердая пища срыгивается, а жидкая выливается через нос, представляет непосредственную угрозу жизни больного и является прямым показанием к срочной терапии максимальными дозами кортикостероидов и (или) цитостатиков. Аспирационные пневмонии – тяжелые проявления дерматомиозита. Однако такая развернутая картина наблюдается не сразу. В начале заболевания выявляются только легкие расстройства глотания. Поэтому необходим тщательный и целенаправленный расспрос. 3. Помимо патологии глотки и пищевода у больных дерматомиозитом может возникнуть поражение различных отделов желудочно-кишечного тракта, в том числе и сфинктеров проявляющиеся клинически анорексией, запорами, абдоминалгиями, реже – диспептическими явлениями, гипотонией желудка и кишечника. Абдоминалгии могут в своей основе иметь несколько причин: у одних больных они обусловлены поражением мышц живота, у других – спастико-атоническими явлениями в кишечнике, а также васкулитом в различных отделах желудочно-кишечного тракта. 4. Описаны случаи дерматомиозита, при которых отмечались желудочно-кишечные кровотечения, с кровавой рвотой или меленой, перфорация желудка вследствие васкулита и некроза по ходу пищеварительного тракта. 5. Увеличение печени и селезенки. а) Умеренное увеличение печени с изменением функциональных проб наблюдается примерно у 1/3 больных. б) Реже наблюдается при дерматомиозите гепатолиенальный и железисто-селезеночный синдромы, увеличиваются лимфоузлы. в) Важно отметить, что у 10 – 20% пациентов с ДМ обнаруживают злокачественные новообразования в желудке или толстой кишке. III. Системная красная волчанка СКВ может дебютировать и проявляться асцитом (признак полисерозита), часто наблюдается локальный перитонит с перигепатитом и периспленитом. Тошнота, диарея, желудочно-кишечные кровообращения, по данным некоторых исследователей, развиваются у 1/3 больных. Морфологической основной изъязвления стенки тонкой или толстой кишки с развитием кровотечения и перфорации считают волчаночный васкулит. VI. Ревматоидный артрит.1. Специфическим проявлениемэтого заболевания может быть поражение височно-нижнечелюстного сустава, в этом случае возникают трудности при еде, и именно это может быть причиной уменьшения массы тела, иногда существенного. 2. Применение НПВП и кортикостероидов при этом заболевании обуславливает проблемы, связанные с профилактикой эрозивно-язвенных гастродуоденальных поражений, которые, по данным некоторых авторов, наблюдаются у 30% больных ревматоидным артритом, получающих активную терапию. Это мы с Вами уже обсуждали ранее. 3.Поражение тонкой и толстой кишкипри этом заболевании обусловлено васкулитом и сходно с аналогичной патологией при системной красной волчанке. 4. Важно помнить о том,что в некоторых случаях синдром нарушенного всасывания при ревматоидном артрите развивается вследствие амилоидоза. Диарея может быть обусловлена не только васкулитом мезентериальных сосудов, но также препаратами золота и колитом, вызываемым Cl. difficile. V. Болезнь Бехчета Системные ревматические заболевания очень непредсказуемы и могут иногда удивлять своими проявлениями. Вот, например, редкий случай поражения пищевода у больной с болезнью Бехчета, у которой развилось тяжелое поражение желудочно-кишечного тракта с вовлечением пищевода. Диагноз болезни Бехчета был верифицирован на основании рецидивирующего афтозного стоматита, язв гениталий и поражения кожи в виде узловатой эритемы. Особенностью случая явилось обширное вовлечение желудочно-кишечного тракта в виде множественного язвенного поражения илеоцекальной области и эзофагита, приведшего к образованию дивертикулов и сужению пищевода. Данный случай демонстрирует последствия поздней диагностики болезни Бехчета, так как диагноз был установлен через 18 лет после появления первых симптомов. Для установления диагноза потребовалось проведение консилиума из ревматологов, эндоскопистов, морфологов и генетиков. Особенностью заболевания является обширное вовлечение ЖКТ, требовавшее проведения эндоскопических процедур, а также исследований биопсийного материала из очагов поражения. Тяжесть заболевания обусловлена наличием достаточно типичного поражения кишечника в виде множественного язвенного процесса в илеоцекальном секторе, а также таким редким проявлением как эзофагит, приведшим к образованию дивертикулов и сужению пищевода. VI. Болезнь Бехтерева Поражение кишечника считается «малым» критерием ББ. Язвенные дефекты определяются во всех отделах ЖКТ, однако наиболее уязвимой является именно илеоцекальная область. 1. Проведение дифференциального диагноза при вовлечении ЖКТ между ББ и болезнью Крона в ряде случаев затруднено вследствие отсутствия патогномоничных признаков язвенного процесса. И болезнь Бехтерева и болезнь Крона могут вызывать неспецифические язвенные поражения в любом отделе ЖКТ. Однако было показано, что язвы отличаются по форме: круглые или овальные характерны для ББ, линейные – для болезни Крона. При обоих заболеваниях язвы располагаются беспорядочно, но при ББ они склоны к локальности, а при болезни Крона носят сегментарный или диффузный характер. Для ББ характерна большая глубина язвенных поражений. 2. Необычным для ББ является эзофагит. В литературе эзофагит считается редким проявлением болезни, так как описано не более 30 таких случаев. Подчеркивается, что эзофагит сочетался с другими симптомами ББ, включая поражение различных отделов ЖКТ. Отмечается, что эзофагиты при ББ не имеют определенной морфологической картины и могут проявляться эрозиями, распространенным воспалением, перфоративными язвами, и тяжелым стенозом. Гистологические исследования, зачастую демонстрируют лишь неспецифическое воспаление.
Связь между патологиями опорно-двигательного аппарата и кишечника была обнаружена еще 100 лет назад, но только в 1960 г недуг суставов при воспалительных процессах в ЖКТ стали выделять как самостоятельную форму артрита. Очевидно, что одними из проявлений заболеваний кишечника, связанных с недостатком полезных бактерий, выступают патологии, возникающие в суставах и позвоночнике.
Кишечник и отклонения суставов
Влияние проблем ЖКТ на суставы
В 2013 г американский врач Хосе Шер проводил исследования и определил, что у больных ревматоидным артритом гораздо чаще, чем у других находили в кишечнике бактерию, имеющую название Prevotella copri. Проведя ряд дополнительных наблюдений, ревматолог обнаружил, что страдающие псориатическим артритом, испытывают недостаток полезных бактерий. Ученые, заметившие такую взаимосвязь, отметили, что некоторые виды микроорганизмов, находящиеся в кишечнике, действительно могут вызвать суставные болезни. Кроме того, эти бактерии провоцируют изменения в работе иммунной системы, что способствует развитию разного рода хронических недугов.
Заболевания суставов, связанных с болезнями кишечника
Ученые выделяют ряд недугов, которые могут развиваться вследствие проблем ЖКТ:
- периферический артрит;
- бессимптомный сакроилеит;
- ревматоидный артрит;
- спондилит;
- псориатический артрит;
- подошвенный фасциит;
- тендинит.
Периферический артрит или воспаление периферических суставов обычно развивается у 15—20% больных, которые страдают хроническими ВЗК (воспалительными заболеваниями кишечника) 20% случаев болезни Крона и 12% – неспецифического язвенного колита. Зачастую артрит начинает развиваться в одно и то же время, что и основное заболевание, иногда — чуть позже. Обостряясь, основной недуг вызывает и обострение артрита. Обычно эта болезнь носит мигрирующий характер и протекает с асимметричным поражением нескольких суставов. В хроническую форму переходит редко. Проходит спустя несколько недель или месяцев. Возникает как у женщин, так и у мужчин с одинаковой частотой.
Поражение осевого скелета вследствие кишечных заболеваний протекает в виде бессимптомного сакроилеита и клинически явного спондилита. Первый встречается у 29%, а спондилит — у 2—8% больных. Поражение осевого скелета не зависит от тяжести протекания основной болезни и может сохраняться и даже прогрессировать, несмотря на ремиссию последней. Заболевание чаще поражает мужчин. Проявление болезни — медленное нарастание боли.
Развитие ревматоидного артрита часто провоцируют бактерии, находящиеся в кишечнике. Микроорганизмы, приносящие пользу ЖКТ, активно противостоят вредными микробам и положительно воздействуют на иммунитет. Если этих бактерий мало, то иммунная система не способна одолеть вредоносные микроорганизмы, в том числе и те, что поражают суставы и вызывают их заболевания.
Диагностика и способы лечения
Не существует специальных лабораторных анализов при артритах, которые связаны с ВЗК. Анализы крови или исследование синовиальной жидкости могут выявить:
- анемию;
- повышение уровня С-реактивного белка;
- лейкоцитоз;
- тромбоцитоз;
- повышение СОЭ.
После проведения рентгенографии периферических суставов обнаруживают в околосуставных тканях отек, при этом отсутствуют эрозии поверхностей суставов. В результате обнаружения связи заболеваний ЖКТ и суставов учеными начали разрабатываться стратегии, которые позволят полезным бактериям бороться с заболеваниями, влияющими на иммунитет.
Одной из рекомендаций специалистов является употребление пробиотиков, помогающих восполнять недостаток полезных микроорганизмов страдающим недугами ЖКТ.
При неспецифическом язвенном колите и болезни Крона назначают терапию в виде нестероидных противовоспалительных препаратов, устраняющих воспаление в суставах. Лечение необходимо осуществлять под наблюдением специалистов. Гормональные препараты назначаются в случае тяжелых патологий, иногда используют введение стероидов.
Сульфасалазин — основное противовоспалительное средство. Если препарат не оказал необходимого эффекта, врач может назначить «Метотрексат» или «Азатиоприн». Существуют генноинженерные биологические препараты, например, «Инфликсимаб» («Ремикейд»), но их высокая стоимость не позволяет охватить большое количество пациентов, нуждающихся в подобном лечении. В тяжелых случаях приходится прибегать к хирургическому вмешательству, но в любом случае больным проводится лечение медикаментозными средствами.
Список литературы:
- http://www.revmadoctor.ru/2016/12/13/энтеропатические-артриты-на-фоне-заб/
- http://visualrheumatology.ru/osobennosti-porazheniya-zhkt-pri-revmaticheskih-zabolevaniyah.html
- https://osteokeen.ru/zabolevania/kishechnik-i-sustavy.html
Частые вопросы
Какие основные поражения ЖКТ могут наблюдаться при ревматических заболеваниях?
При ревматических заболеваниях часто наблюдаются поражения ЖКТ, такие как гастрит, язвенная болезнь, колит, панкреатит, что может привести к различным симптомам и осложнениям.
Какие симптомы поражения ЖКТ могут возникать при ревматических заболеваниях?
Поражение ЖКТ при ревматических заболеваниях может проявляться симптомами, такими как боли в животе, диарея, тошнота, рвота, нарушения пищеварения, что требует внимательного медицинского наблюдения и лечения.
Каким образом ревматические заболевания могут влиять на лечение поражений ЖКТ?
Ревматические заболевания могут усложнять лечение поражений ЖКТ из-за необходимости учета возможных взаимодействий между препаратами, а также из-за ослабленной иммунной системы, что требует индивидуального подхода и контроля со стороны врачей.
Полезные советы
СОВЕТ №1
При ревматических заболеваниях особенно важно следить за состоянием ЖКТ, поэтому рекомендуется регулярно проводить обследования у гастроэнтеролога и ревматолога.
СОВЕТ №2
Важно придерживаться диеты, исключающей пищевые продукты, которые могут ухудшить состояние ЖКТ, такие как острые, жирные, кислые и пряные блюда.
СОВЕТ №3
Прием препаратов для лечения ревматических заболеваний может оказывать негативное воздействие на ЖКТ, поэтому важно проконсультироваться с врачом о возможных побочных эффектах и способах их предотвращения.

 Дисфагия пищевода
Дисфагия пищевода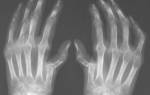 Артрит 3 степени
Артрит 3 степени Активность ревматоидного артрита: показатели для инвалидности
Активность ревматоидного артрита: показатели для инвалидности


 Боль в пищеводе при глотании: почему возникает и как с ней справиться
Боль в пищеводе при глотании: почему возникает и как с ней справиться Первые признаки ревматоидного артрита: описание, диагностика и особенности лечения
Первые признаки ревматоидного артрита: описание, диагностика и особенности лечения Польза для суставов пчелиного подмора, показания и способы применения
Польза для суставов пчелиного подмора, показания и способы применения Виды артрита
Виды артрита