Можно ли вылечить артрит навсегда: прогноз на выздоровление в зависимости от вида
Чтобы понять, как вылечить ревматоидный артрит, стоит понять механизм заболевания, что его вызывает. Ревматоидный артрит – аутоиммунное заболевание. Причина болезни суставов не в естественном стирании хрящевой ткани, как при артрозах, не в инфекции, что часто случается при обычном артрите, а в сбое иммунитета. Защитные функции организма вместо атаки инфекции, вирусов, попавших извне, разрушают здоровые клетки организма, суставов. Чем сильнее иммунитет, тем быстрее прогрессирует заболевание.
Ревматоидный артрит появляется в любом возрасте. Заболевание начинается у детей, подростков, у молодых женщин, людей, ведущих активный образ жизни. Наука до конца не изучила механизм возникновения такой реакции иммунитета.
Факторы, провоцирующие обострение заболевания – переохлаждение, инфекционное, вирусное заболевание, травма сустава, стресс, генетическая предрасположенность. У заболевания бывает ремиссия во время беременности, когда в организме женщины происходит гормональный сбой, иммунитет ослабевает. Появляется рецидив, когда болезнь отступила, появляются симптомы.
Ревматоидный артрит опасен, если вовремя не начать лечение, воспаление с суставов распространяется на внутренние органы, печень, лёгкие, сердце.
Пациент задаётся вопросом: можно вылечить ревматоидный артрит? Медицина ответа не даёт, потому что каждый случай индивидуален. Ревматоидный артрит можно вылечить, нужно комплексное лечение. Волшебной таблетки от болезни нет. Стоит пройти полный курс лечения, прислушиваться к рекомендациям врача, к собственному организму.
Базисная терапия как путь к излечению
Лечение ревматоидного артрита стоит начинать с базисной терапии. Эффект заметен спустя пару месяцев, на сегодня – это способ вылечить болезнь. Препараты, составляющие базисную терапию:
- Ауротерапия – лечение золотом. Препараты используют, если организм не переносит Метотрексат. Золото имеет преимущества, например, препараты помогают детям, подросткам, тормозят развитие болезни, использование разрешено при воспалительных процессах, злокачественных опухолях. Метотрексат – препарат, входящий в базисную терапию.Ауротерапия суставов
- Иммунодепрессанты. Препараты, снижающие активность иммунитета. Лечение ревматоидного артрита невозможно без них. Организм «атакует» иммунная система, необходимо её подавить. Иммунодепрессанты эффективны, имеют побочные эффекты, проходящие после отмены препарата. Метотрексат относится к таким лекарствам. Принимают один раз в неделю, результат заметен спустя полтора месяца. Полное выздоровление спустя полгода, год.
- Сульфаниламиды. Группа препаратов, без которых лечение ревматизма не будет полным. Лекарства не имеют побочных эффектов, не вызывают осложнения, имеют невысокую стоимость. Недостатки – результат дольше, чем от препаратов золота, Метотрексата.
Лекарства от ревматоидного артрита есть. Дело стоит за регулярностью приёма препаратов, постоянном наблюдении врача. Лечение заболевания составляет желание пациента поправиться. Если нет веры в исцеление трудно добиться положительного результата. Депрессии, стрессы – провокаторы заболевания, стоит исключить посредством психолога.
Диета – дополнительный метод лечения
Здоровье суставов зависит от состояния организма. Все пациенты хотят идти простым путём, доверить здоровье лекарственным препаратам, ничего не делая. Если ограничивать себя в продуктах, не приносящих пользы для здоровья, можно наладить процессы в организме. Диеты при ревматоидном артрите нет. Есть рекомендации по питанию, усиливающие лечение, избегающие побочные эффекты от приёма медикаментов.
Важно отказаться от продуктов, плохо влияющих на суставы:
- Мучные продукты, сладкая выпечка, шоколад.
- Животные жиры, жирное мясо.
- Молоко.
- Цитрусовые.
- Овсянка.
- Помидоры, картофель, баклажаны.
Исключить продукты, негативно влияющие на почки, печень. Эти жизненно важные органы получают нагрузку от приёма медикаментов, составляющих лечение, не стоит перегружать их вредными, тяжёлыми продуктами:
- Консервы.
- Жареная пища.
- Копчёные продукты.
- Алкогольные напитки.
- Продукты, содержащие холестерин.
- Острые специи.
- Солёная пища.
Продукты, приносящие пользу здоровью:
- Оливковое масло.
- Орехи.
- Морская рыба.
- Соя.
Готовьте пищу на пару, запекайте в духовке, без добавления масла. Употребляйте витамины, биологически активные добавки к пище, не всегда есть возможность употреблять продукты, богатые необходимыми микро-, макроэлементами.
- Для крепости суставов, костей необходим кальций. Если не употребляете должное количество молочных продуктов, приводят к ухудшению самочувствия, принимайте пищевые добавки кальция.
- Чтобы кальций усваивался организмом, необходим витамин D. Рекордное количество витамина D содержит рыбий жир.
- Для укрепления хрящевой ткани полезен коллаген. Содержится в желатине, пищевых добавках с коллагеном.
- Витамины группы В, С, Е полезны при ревматоидном артрите. Способствуют регенерации тканей, поддерживают организм в тонусе в период лечения.
Здоровый образ жизни – лучшее дополнение к терапии
Ревматоидный артрит излечим, есть случаи полного избавления. Необходимо подходить к лечению комплексно, приложить все усилия. К обязательной медикаментозной терапии, правильному питанию стоит добавить физические упражнения, прогулки на свежем воздухе, закаливание, отказ от вредных привычек.
Поможет дополнить эффективное лечение, забыть о ревматоидном артрите навсегда:
- Плавание. Нагрузка на суставы во время плавания минимальная, работают все мышцы. Укрепляются мышцы ног, спины. Крепкий мышечный корсет снижает нагрузки на суставы, поддерживает позвоночник.
- Массаж. Усиливает кровообращение, укрепляет мышцы, избавляет от стресса.
- Баня. Полезная привычка при суставных болезнях. Нежелательно ходить в парную в момент острого обострения, повышенной температуре тела. В других случаях баня пойдёт на пользу.
- Санаторно-курортное лечение. Пациентам, страдающим от ревматоидного артрита, полезно раз в год посещать санаторий. Когда болезнь отступила, профилактические меры не помешают.
Случай заболевания индивидуален, однозначно сказать нельзя, можно ли избавиться от ревматоидного артрита навсегда. Всё в ваших руках, есть случаи, когда навсегда забывали о болезни. Кому-то для этого нужно переехать за город, на свежий воздух, питаться натуральными продуктами, ходить в баню, кому-то помогла йога, медитации, кому-то полный курс лечения медикаментами. Не опускайте руки, боритесь за здоровье!
Ревматоидный артрит считается очень серьёзным заболеванием суставов. Развиваясь, оно приводит больного к инвалидности. Этой болезни подвержен очень большой процент населения. В этой статье мы попробуем разобраться в различных подходах при лечении заболевания.
Возможность излечения
Для того, чтобы разобраться в том, как вылечить руматоидный артрит, и можно ли это сделать вообще, сначала нужно понять, что это за болезнь. В группу риска попадают пожилые люди, так как изнашивание суставов – это естественный процесс старения. Но случается, что болезни подвергаются молодые, крепкие организмы.
Этиология и патогенез артрита пока ещё до конца не изучены. У артрита много форм. Ревматоидный артрит, например, не просто заболевание суставов. При нём происходит сбой главного защитника нашего организма – иммунной системы. При аутоиммунной реакции, сопровождающей ревматоидный артрит, агрессивные клетки-убийцы, которые должны уничтожать вирусы и новообразования, нападают на нормальные, здоровые клетки организма.
Чтобы предотвратить сумасшествие этих клеток, учёные не один десяток лет провели в лабораториях, совершая массу клинических исследований. Но до сих пор ещё не удалось достичь абсолютной победы в борьбе с данным заболеванием. Вмешательство в иммунную систему очень сложное и опасное действие. Но медики не сдаются и продолжают искать.
Во многом современная медицина продвинулась вперёд, это значит, что сдаваться не стоит. Нужно всеми способами продолжать торможение прогрессирования ревматоидного артрита. О самых действенных способах на сегодняшний день расскажем подробнее.
Лечение препаратами
Много лет медиками предпринимались и продолжают совершаться попытки вылечить артрит навсегда. Использовались средства разных методик: народные, физиотерапия, применения различных групп медикаментов. Сегодня ведущие ревматологи сходятся во мнении о том, что лучшая терапия артрита та, которая проходит в комплексе.
Относительно препаратов, существует три их группы, которые назначаются чаще всего: нестероидные противовоспалительные средства, базисные лекарства и гормоны.
Естественно, что эти препараты не единственные в лечении, также используются:
- средства, способствующие улучшению микроциркуляции;
- метаболиты;
- лекарства, регулирующие вязкость и текучесть крови;
- антиоксиданты и др.
У любого из этих средств есть побочные явления. Бывает, при приёме нескольких препаратов, а именно так происходит медикаментозная терапия артрита, отрицательные эффекты от лекарств накапливаются в организме. Но не надо бросать лечение. Нужно просто проконсультироваться с лечащим вас ревматологом и составить другой план терапии, так как отказ от лечения приведёт к губительному развитию заболевания.
НПВС
Нестероидные противовоспалительные средства фактически всегда имеют место быть, если дело касается артрита. Но можно ли при помощи них навсегда вылечить ревматоидный артрит? Навсегда это заболевание не излечивается. Но можно добиться периода ремиссии и удерживать его.
Относительно НПВС в этой схеме лечения можно сказать следующее. Препараты бывают двух направлений: общего (неселективные НПВС) и избирательного (селективные НПВС) действия. Селективные рассмотрим в отдельном параграфе чуть ниже, а пока разберём, что такое неселективные.
К неселективным препаратам относятся противовоспалительные лекарства общего спектра действия, такие, как например, «Диклофенак». Этот препарат успешно снимает воспаление и тормозит процессы развития болезни, но его неизбирательность приводит к изменению других органов, многие из которых претерпевают значительные поражения. Часто «Диклофенак» изменяет свойства свёртываемости крови, отсюда и частые кровотечения в списке побочных эффектов. Помимо «Диклофенака», к неселективным НПВС относят:
- «Пироксикам».
- «Индометацин».
- «Аспирин».
- «Кетопрофен».
- «Ацеклофенак».
- «Ибупрофен».
- «Напроксен».
Также неселективные средства при длительном применении вызывают язвы в желудке и кишечнике. Поэтому пациент, проходящий терапию неселективными НПВС, должен находиться под неусыпным надзором врача, регулярно сдавая необходимые анализы.
Селективные НПВС
Негативные эффекты побочных явлений в селективных НПВС сведены до минимума. Практика применения данного вида средств говорит о том, что у них есть как достоинства, так и недостатки. Возьмём, к примеру, «Нимесулид». Разновидность из этой группы лекарственных препаратов хорошо переносится, имея противовоспалительный и обезболивающий эффекты, но он также имеет тромбогенный эффект, а ещё риск бронхоспазма.
К селективным НПВС относятся:
- «Нимесулид».
- «Мелоксикам».
- «Целекоксиб».
- «Рофекоксиб».
- «Этодолак».
НПВС не излечивают, но продляют период ремиссии. Какой тип данного вида препаратов подойдёт именно вам, решит ваш ревматолог.
Базисная терапия
Кроме НПВС широко применяются препараты, являющиеся основой лечения ревматоидного артрита. Базисная терапия олицетворяет собой список препаратов, которые вы будете употреблять ежедневно до конца жизни. Вот некоторые из них:
- Хинолиновые препараты — «Делагил», «Хингамин», «Резохин», «Гидроксихлорохин». Обычно назначаются при лёгком течении ревматоидного артрита. Первый год рекомендован ежедневный приём, а в дальнейшем при положительной динамике возможен переход на приём через день. Также допускаются распределённые врачом перерывы в употреблении (от 1 до 3 мес.).
- Салазопрепараты – «Салазосульфапиридин», «Салазопиридазин», «Салазодиметоксин». Раньше считались базовыми, но сейчас используются реже остальных, так как при длительном использовании (а именно такое только и возможно) могут вызвать образование камней в почках.
- «D-пеницилламин». Раньше широко применялся для лечения аутоиммунных заболеваний. Но сейчас из-за большого списка негативных побочных явлений его авторитет подвергся сомнению, и он назначается реже, чем иные препараты.
- Соли золота. Использование золота в качестве лекарства от ревматоидного артрита началось ещё в начале XX века. Механизм использования заключается в том, что соли золота тормозят иммунную реакцию. Но именно этот эффект порождает другой – гиперчувствительность на само золото. Негативные последствия наблюдаются у многих пациентов, проходящих подобную терапию. Поэтому место в базисной терапии солей золота в данный момент спорно.
- Цитостатики – «Циклоспорин», «Азатиоприн» и «Метотрексат». На данный момент «Метотрексат» считается самым лучшим лекарством базисной терапии. Он хорошо снимает иммунное воспаление, имея при этом минимальное количество побочных эффектов. Раньше дозировка была меньше, чем требуют нынешние стандарты. Во время проведения терапии пациент находится под надзором врача, регулярно проверяя работу печени и состояние крови.
Все препараты при ревматоидном артрите могут иметь побочные эффекты, поэтому врач подбирает оптимальные средства, исходя из индивидуальных особенностей пациента.
Стероидные гормоны
Гормональная терапия используется при разных заболеваниях иммунной системы или эндокринных расстройствах.
Опасна тем, что может вызвать очень много осложнений, таких как:
- сахарный диабет;
- эрозии и язвы;
- остеопороз;
- ожирение;
- повешение АД;
- нарушение работы надпочечников.
Но такие глюкокортикоиды, как «Преднизолон», «Метипред», «Декортин», «Медрол», способны быстро снять воспаление, например, введя большую дозировку, можно снять острое воспаление (эта манипуляция называется – пульс-терапия) либо гормоны принимают на протяжении длительного срока, но в малых дозах.
Биологическая терапия
Самым оптимальным видом такого лечения является инфликсимаб «Ремикейд». Обычно назначается в совокупности с «Метотрексатом». Принцип его действия заключается во влиянии на иммунное воспаление на молекулярном уровне. Поначалу этот вид лечения считался экспериментальным. Но у многих пациентов наблюдается положительная динамика при использовании данных средств. Поэтому сейчас этот метод активно применяется.
Корректируем питание
Можно ли лечить артрит с помощью диеты? Ответить однозначно на этот вопрос нельзя. Конечно, одной корректировкой питания артрит не вылечить. Но оказать благоприятное течение болезни, облегчить ситуацию и помочь в наступлении ремиссии диета способна.
При артрите нельзя:
- Цитрусовые.
- Мучное.
- Молоко.
- Сахар.
- Помидоры.
- Жирное.
- Овсянку.
- Острое.
- Алкоголь.
Врачи запрещают эти продукты, так как при лечении нужно максимально снизить нагрузку на печень, а употребление запрещённых продуктов не только увеличивает её, но и способствует ухудшению общего состояния пациента.
Для прогресса в лечении очень важно питаться правильно, употребляя витамины различных групп, и особенно витамин D, который содержится в:
- оливковом масле;
- рыбе;
- орехах;
- рыбьем жире.
По проведённым медицинским исследованиям было выявлено, что наибольший процент достижения ремиссий был осуществлён пациентами, строго соблюдающими рекомендации врача и придерживающимися диеты.
Физиотерапия
В комплексном подходе физиотерапия играет важную роль. С показаний врача пациент может получать следующие процедуры:
- электрофорез;
- ультразвук;
- вытяжение;
- амплипульс;
- парафиновые ванны;
- тепловые процедуры.
Физиолечение хорошо справляется со снятием боли и тонуса мышц.
Как правильно организовать физическую нагрузку
Доктора при артрите настоятельно рекомендуют:
Выполнять составленный индивидуальный комплекс ЛФК.
- Совершать процедуры закаливания.
- Плавать или делать специальные упражнения в воде.
- Посещать баню.
- Получать массаж.
Все эти манипуляции улучшают кровоток, снимают воспаление и боль.
Народные методы
В интернете и прессе есть много рецептов народной медицины от артрита. Но применяя тот или иной рецепт, проконсультируйтесь с врачом.
Считается, что лечение горчицей способно оказать положительный эффект. Для этого нужно прогревать больные суставы с помощью обычных горчичников.
Также рекомендуются ванны с настоем из еловых веток. Приготовить ванну можно так: полведра мелких еловых веток промыть чистой водой и залить кипятком, чтобы получилось полное ведро. Настоять в течение суток, затем процедить и вылить в ванну, разбавив обычной водой, доведя температуру до комфортной.
Хорошо помогает картофельный настой на кефире. Для его приготовления необходимо одну картофелину натереть на мелкой тёрке и залить стаканом кефира. Принимать этот настой нужно каждый вечер перед сном по следующей схеме: первые десять приёмов ежедневно, последующие десять – через день, и ещё десять – через два дня.
Огромную пользу при артрите несут соки. Но это не должны быть соки из коробки, а только свежевыжатые. Их вы можете приготовить так:
- 10 частей моркови, 3 части свёклы и 3 части огурцов отправить в соковыжималку либо, если её нет, натереть на мелкой тёрке и отжать сок через марлю;
- 8 частей моркови, 4 части капусты и 4 части латука измельчить и выжать сок;
- 10 частей моркови и 6 частей шпината перемолоть в блендере или соковыжималке.
В борьбе с артритом все средства хороши, главное – не отчаиваться.

В современной медицине, несмотря на все прогрессивные достижения, остается большое количество заболеваний, имеющих недостаточно изученные причины и сложные многоступенчатые механизмы развития, формирующие разнообразную клиническую картину с поражением тканей и органов, что обуславливает сложности в лечении. Например, системные заболевания соединительной ткани. К этой группе заболеваний относится ревматоидный артрит, отличительной чертой которого является эрозионно-деструктивное поражение суставов, преимущественно мелких. Причина его до сих пор не установлена, в механизме развития основная роль принадлежит атаке иммунитета на собственные ткани организма.
Продолжаются исследования причин и механизмов развития указанной патологии, поиск новых, более эффективных и безопасных методик лечения, особенно комплексного.
Ревматоидный артрит суставов: симптомы и лечение
Ревматоидный артрит характеризуется прогрессирующим разрушением суставов, которые на поздних стадиях заболевания приобретают необратимый характер. Типичные признаки патологии:
- наличие эрозивно-деструктивных элементов в области суставных поверхностей;
- разрушение мелких суставов;
- симметричное поражение;
- развитие воспаления в области стоп и кистей;
- деформации, препятствующие нормальному функционированию суставов.
Помимо типичных суставных поражений характерны также и нарушения со стороны других тканей и систем, включающие наличие серозитов (воспалительный процесс в области оболочек сердца, брюшины, плевральной оболочки), формирование воспалительных узелков под кожей, поражение сосудов в виде васкулитов, увеличение лимфоузлов (лимфаденопатии) и периферические поражения нервных окончаний (нейропатии).
Методы лечения ревматоидного артрита определяет врач-ревматолог, специализирующийся на аутоиммунных, воспалительных заболеваний. Он проводит полноценную диагностику: внешний осмотр с анализом всех жалоб и их подробной фиксацией в карте, проведение целого ряда лабораторных анализов и инструментальных исследований (включая данные УЗИ, рентгенографии и иных дополнительных процедур).
Медицинская коррекция базируется на длительных курсах лекарственных препаратов в сочетании с физиотерапией и немедикаментозными методиками, диетической коррекцией и, в некоторых случаях, с оперативным вмешательством. Проводятся курсы противорецидивной терапии и реабилитации, при этом чем раньше будут назначены препараты и рекомендованы методы лекарственного воздействия, тем более благоприятным будет прогноз. В запущенных случаях заболевание грозит стойкой инвалидностью.
Чаще подобная проблема возникает у взрослых, для детей типична своеобразная форма отклонения в виде ЮРА (ювенильной), с особенностями клинической симптоматики, диагностики и терапевтических подходов.

Причины и диагностика патологии
Точные причины заболевания на сегодняшний день не установлены, хотя имеются теории о природе его развития. По мнению большинства исследователей, имеют место наследственная предрасположенность, перенесенные инфекции и действие провоцирующих факторов. Отмечено, что некоторые микроорганизмы (ретровирусы, вирусы герпеса, цитомегаловирус, Эпштейн-Барр, краснухи, а также микоплазмы) способствуют развитию воспалительных процессов в суставах. В результате перенесённой инфекции и неправильной работы иммунитета происходит запуск аутоиммунных реакций — агрессии собственного иммунитета против соединительной ткани суставов и других частей тела, что приводит к разрастанию соединительной ткани и разрушению хрящевых структур и их необратимой деформацией. Процесс приводит к контрактурам — ограничениям в движениях и необратимым деформациям суставов, подвывихам и нарушению их функциональной активности.
При обращении к специалисту с жалобами «у меня ревматоидный артрит, как и чем лечить», выявляются следующие симптомы:
- скованность в суставах по утрам, проходящая через некоторое время;
- деформация мелких суставов пальцев кистей и стоп (специфический симптом – деформация пальцев кисти по типу «пуговичной петли» или «ласт моржа»;
- симметричные изменения суставов конечностей;
- отёк области суставов.
В результатах лабораторных исследований обнаруживается увеличение СОЭ, щелочной фосфатазы и специфических показателей системных заболеваний – ревматоидного фактора, сиаловых кислот и серомукоида. При рентгенологическом исследовании появляются специфические симптомы поражения суставов.
Ревматоидный артрит: лечение в домашних условиях или стационарно?
Помещение пациента в стационар, когда возникают подозрения на развитие болезни или при уже установленном диагнозе, показано в следующих случаях:
- при необходимости подтверждения или опровержения диагноза, для уточнения особенностей течения, оценки прогноза в отношении дальнейшей жизни и трудоспособности, решения вопроса с инвалидностью;
- подбор базисной противовоспалительной терапии (БПВТ) препаратами на начальном этапе и затем на протяжении болезни;
- при резком обострении и развитии осложнений;
- когда имеют место тяжелые и системные проявления с вовлечением нервной системы и серозных оболочек;
- при формировании сопутствующих осложнений, признаков септического артрита или других, в том числе связанных с приемом лекарств.
Во всех остальных случаях допускается лечение в домашних условиях при строгом условии постоянного контроля врача с регулярным прохождением обследований.
Как избавиться от ревматоидного артрита: принципы терапии
Основу составляет комплексный подход и сочетание приема лекарств с немедикаментозными методиками, диетой, физионагрузками и реабилитационными мероприятиями. При необходимости к консультированию и разработке схемы терапии привлекается врач-ортопед, невролог, кардиолог, психотерапевт. При незначительной деформации суставов пациентам можно продолжать привычную деятельность с ограничением физических нагрузок и стрессов, при условии профилактики инфекционных заболеваний и отказа от вредных привычек.
Не менее важное условие для уменьшении симптомов, особенно в области нижних конечностей – это контроль за массой тела, что уменьшает нагрузки на пораженные суставные поверхности и кости, снижает риск остеопороза, переломов и деформаций. Правильно подобранная диета с высоким содержанием полиненасыщенных жирных кислот, качественных животных и растительных белков помогает в уменьшении интенсивности воспаления и стимулирует восстановление хрящевых тканей.
Врач подробно рассказывает пациенту как уменьшить проявление болезни за счет изменений физической активности, посредством занятий лечебной физкультурой и применения физиотерапевтических методик. В стадии минимальных проявлений или в период ремиссии показано санаторно-курортное оздоровление.
Стандарт лечения ревматоидного артрита
В последние время наблюдается ощутимый прогресс в понимании основных механизмов формирования, патологию рассматривают как хроническое воспалительное заболевание иммунной природы, при котором наиболее эффективна терапия в начальный период. Сегодня разработан новый стандарт, включающий применение целого ряда препаратов различного действия:
- нестероидные противовоспалительные средства (НПВС);
- гормональные (глюкокортикостероиды, или ГКС);
- биологические;
- синтетические средства для купирования иммунных и воспалительных реакций.
Основа улучшения самочувствия – это базисная противовоспалительная терапия (БПВТ), которую важно начать в первые месяцы развития, причем прием лекарственных средств должен быть регулярным (перорально, инъекционно), с постоянным изменением схемы при малой эффективности. Исчезновение или уменьшение клинических симптомов и признаков воспаления по лабораторным данным свидетельствует о результативности проводимых мер. Применение БПВТ должно осуществляться с учетом возможных побочных эффектов.
Как вылечить ревматоидный артрит
В острой стадии или при обострении хронической патологии необходима медикаментозная коррекция, но как проходит лечение, определяет исключительно лечащий врач. Применяются стероидные средства, препараты фактора некроза опухоли (ФНО), нестероидные противовоспалительные средства (НПВС).
На первом этапе проводят подавление острых процессов, с последующим переходом на поддерживающую терапию в период затухания симптомов и ремиссии. Нестероидные лекарства применяются наиболее активно, обычно это группа неселективных ингибиторов ЦОГ (циклооксигеназа — фермент, ответственный за синтез веществ, способствующих развитию воспаления). Эффект при их приеме развивается быстро, после 3-5 суток приема, но сами лекарства обладают целым рядом побочных эффектов, ограничивающих их длительное применение и выбор для некоторых категорий пациентов. Активно применяют селективные ингибиторы ЦОГ, обладающие меньшим списком побочных эффектов, они относятся к средствам нового поколения, лучше переносятся и более эффективны.
Лечение ревматоидного артрита подразумевает также лекарства группы глюкокортикоидов. Они быстро и сильно подавляют иммунные и воспалительные реакции, влияют на обменные процессы и применимы при неэффективности нестероидных противовоспалительных лекарств. ГКС уменьшают воспаление в области суставов и снижают вероятность поражения внутренних органов, но также имеют внушительный список побочных эффектов и противопоказаний, в связи с чем их употребление строго контролируется и подбирается очень тщательно и индивидуально. При пульс-терапии, в комбинации с цитостатическими средствами применяются только на базе стационара. Домашний неконтролируемый прием этих препаратов запрещен, они могут быть опасными в плане серьезных осложнений.
Препараты нового поколения для лечения ревматоидного артрита
На сегодняшний день для борьбы с данной патологией широко применяются препараты нового ряда – биологическая терапия. Специфические соединения, относящиеся к группе ингибиторов ФНО (факторы некроза опухоли), не позволяют разворачиваться клинической картине иммунного воспаления. Средства относительно недавно применяются, показали хорошие результаты, но значительно влияют на иммунитет, подавляя его на фоне длительного приема. Их назначают в сложных случаях, когда заболевание устойчиво к привычным средствам. Биопрепараты обладают одним существенным недостатком — высокой стоимостью, что ограничивает их широкое применение.
Местная терапия
Практикуется и наружный способ применения медикаментов, с этими целями назначаются лекарства для местного нанесения – гели, мази, кремы, пластыри с противовоспалительными компонентами. Основной эффект заключается в локальном воздействии на ткани сустава и околосуставные поверхности, лекарства используются с целью уменьшения боли и отека. Однако они обладают низкой эффективностью по сравнению с лекарствами, которые принимаются внутрь (таблетки), и рекомендуются только в комплексной терапии.
Часто наружные средства имеют многокомпонентный состав, могут содержать НПВС, гепарин (для улучшения микроциркуляции и проницаемости сосудов), местные анестетики (для уменьшения болезненности сустава).
Как лечиться от ревматоидного артрита при помощи физиотерапии
По мере стихания острого процесса всегда встает вопрос о том, что делать далее, в стадию затухания воспаления и при выходе в ремиссии. На этапе дополнительной коррекции, в том числе и в домашних условиях, показаны физионагрузки. Процедуры способствуют снижению болевых ощущений, устранению скованности по утрам, расширяют физическую активность пациента.
- уменьшает боли и отеки в области суставов;
- повышает объем движений;
- устраняет утреннюю скованность;
- позволяет уменьшить лекарственную нагрузку на организм, так как снижает необходимость приема препаратов с обезболивающим эффектом.
Хотя данные методики обладают достаточной активностью, они не могут применяться как единственное средство при решении вопроса как вылечить ревматоидный артрит и без назначения врача. Физиотерапия показана как дополнительная методика на фоне базисного лечения.
Хронические болезни суставов доставляют человеку немало дискомфорта и могут серьезно повлиять на качество жизни. А также не дает покоя прогноз подобных болезней — разрушение и деформация суставов, ведущие к потере важных двигательных функций. Ввиду особенностей патологии, пациенты постоянно ищут ответ на вопрос: можно ли вылечить ревматоидный артрит навсегда?
Излечим ли у взрослых и детей ревматоидный артрит
В интернете часто можно столкнуться со спорами на этот счет. Отдельно взятые случаи, когда болезнь «чудесно» излечивали без методов стандартной терапии, могут расходиться с мнением медиков. В заблуждения могут вводить страшилки о побочных эффектах общепринятой терапии и высокой вероятности инвалидизации, как последствия некорректного лечения.
Чтобы не навредить себе собственными руками, важно разобраться в нюансах и целях лечения артрита.
Ревматоидный артрит по МКБ-10— хроническая аутоиммунная патология. Развитие болезни суставов начинается с аномалии иммунной системы, при которой она начинает распознавать клетки собственного организма в качестве вражеских. В результате формируются специальные защитные комплексы, которыми иммунитет атакует внутренние органы и соединительные ткани.
Причины такой ложной реакции доподлинно не установлены. Известно, что высокая вероятность ее развития связана с генетической предрасположенностью, патологиями метаболизма и эндокринной системы. Атака иммунных комплексов провоцирует выработку провоспалительных цитокинов внутри суставной оболочки и как следствие сильный воспалительный ответ. Помимо того, что воспаление приносит боль и дискомфорт человеку, оно запускает опасный деструктивный процесс, ведущий к разрушению здоровой костной и хрящевой ткани, а также к деформирующему анкилозному сращению.
Чтобы избавиться от ревматоидного артрита навсегда, нужно достичь полного излечения аномалии иммунной системы. Как это сделать, современной медицине неизвестно. Поэтому, первое с чем столкнется больной ревматическим артритом после постановки диагноза, это предупреждение врача о неизлечимости этой патологии и необходимости поддерживающей терапии на протяжении всей жизни. Однако это вовсе не означает, что больного ждет неминуемая инвалидность и постоянные боли. На протяжении нескольких столетий ревматологи всего мира разрабатывают и улучшают эффективные методы, способные подавить развитие патологии и устранить болезненные симптомы.
Необходимость правильной диагностики
Правильное лечение ревматоидного артрита начинается с корректно проведенной диагностики. Для этого правильно будет напрямую обратиться к ревматологу.
Стандартная диагностика включает в себя сбор личного и семейного анамнеза, внешний осмотр, лабораторные и инструментальные исследования:
- общий и биохимический анализы крови;
- иммунологические показатели ревматоидного фактора и АЦЦП;
- воспалительные маркеры С-реактивного белка и фибриногена;
- забор синовиальной жидкости;
- рентгенограмма;
- магнитно-резонансная томография.
Вылечить ревматоидный артрит нельзя, но на ранней стадии, можно минимизировать проявление симптоматики в будущем – предотвратить воспаления и деструктивные изменения в суставах.
Медикаментозное лечение
Как известно, любое лечение может помочь, а может и навредить. В отзывах и комментариях посвященных методам терапии ревматоидного воспаления суставов можно встретить совершенно противоположные точки зрения. Особенно часто, это касается медикаментозной терапии.
В первую линию фармакотерапии входят:
- нестероидные противовоспалительные лекарства (НПВП);
- базисная иммуносупрессивная терапия;
- глюкокортикоиды.
Все эти средства преследуют основную цель в лечении аутоиммунной болезни — достижение стойкой ремиссии.
Чтобы добиться положительной динамики, нужно облегчить болезненную симптоматику с помощью НПВП, а остановить разрушительную деятельность иммунитета помогают иммуномодулирующие базисные препараты. С 2016 года гормональные глюкокортикоиды не входят в обязательную схему лечения. Применяют их в исключительных случаях, когда НПВП не справляются или же при тяжелой форме патологии, добавляя к основной терапии. Дозировку и длительность приема стараются максимально сократить и отменить гормоны, как только они дадут положительный эффект.
Принимая противовоспалительные нестероидные средства, а к ним относятся хорошо известные Ибупрофен, Диклофенак, Нимесулид, Аспирин и Анальгин, важно понимать, что они вовсе не являются безобидными. Удваивать дозу при пропуске лекарств или принимать их беспрерывно нельзя.
При бесконтрольном применении, препараты этой группы могут вызывать болезни желудочно-кишечного тракта и гематологические патологии.
Лечить ревматоидный артрит без лекарств базисной терапии не представляется возможным. Здесь в ход идут цитостатики — противоопухолевые, иммуноподавляющие лекарства. Наиболее часто больным ревматоидным артритом назначают Метотрексат, а при его непереносимости — Лефлуномид или Сульфасалазин.
Метотрексат и его аналоги пользуются хорошей репутацией среди медиков и помогают достичь позитивной динамики у 80% больных.
К основным правилам приема цитостатиков относятся:
- Перед началом приема любого препарата базисной группы обязательно проводится тест на его переносимость. А также учитываются сопутствующие заболевания внутренних органов и сосудов, дабы исключить случаи, когда такое лечение категорически противопоказано.
- Дозировка лекарства увеличивается постепенно, от минимальной до максимально эффективной (обычно не превышает 20–25 мг). Если при оптимальной дозировке наблюдается стремительное улучшение или ремиссия, резко прекращать прием или снижать дозу нельзя. Минимально лечение продолжается в течение 2 месяцев, затем количество препарата постепенно снижают до необходимого профилактического минимума.
- К особенностям дозировки Метотрексата стоит отнести и тот факт, что дозировка таблеток не увеличивается более 15 мг, поскольку в пероральной форме даже при высоких дозировках существует динамический порог — состояние больного не меняется. По этой причине препарат стараются с первого дня назначать в виде инъекций.
- Большинство таких препаратов принимаются раз в неделю в строго отведенный день. В день приема может потребоваться отказ от приема НПВП и других лекарств. Если пациент пропустил один прием лекарства, его нельзя принимать на следующий день, так как это может привести к передозировке вещества. Необходимо сообщить о сложившейся ситуации врачу и следовать его рекомендациям по корректировке дальнейшего приема.
- Метотрексат обязательно принимают с препаратами фолиевой кислоты, поскольку это действующее вещество является её антагонистом и может критично снизить её уровень в организме.
К препаратам второй линии относят биологически синтезированные лекарства (Анакинра, Ритуксимаб, Инфликсимаб). Их применяют в базисной терапии при неэффективности цитостатиков или в сочетании с метотрексатом. Хотя эти препараты состоят из природных ферментов, они также обладают определенной степенью токсичности и требуют строгой систематичности в приеме.
Если к лечению артрита хлопот добавила инфекция, в лечение включают антибактериальные средства.
При приеме любых лекарств базисной терапии должен присутствовать мониторинг динамики заболевания. Для этого периодически делаются новые анализы крови и проводится рентгенограмма.
Помимо отслеживания состояния пациента, делать анализ крови нужно для контроля количества лекарственного вещества в организме. Некоторые из этих препаратов при передозировке не имеют четко выраженных первичных признаков и определить превышение дозы можно только лабораторным путем.
Очень часто за отсутствием эффекта или пагубным действием препарата стоят нарушения в его приеме и упущения важных нюансов в общей схеме медикаментозной терапии.
Широко известно применение биологических препаратов. Врачи часто назначают своим пациентам такие средства для восстановления хряща и исключения рецидивов после снятия воспаления. На форумах в интернете можно найти много положительных отзывов о креме для суставов Акулий жир. Мы выбрали несколько наиболее интересных комментариев пациентов об этом средстве, которые вы найдете в статье по ссылке.
Физиотерапия и лечебная физкультура
Хотя ревматоидный артрит у взрослых и детей неизлечим полностью, поддерживать эффект, полученный в результате приема медикаментов, помогут физиотерапия и лечебная физкультура.
Физиопроцедуры помогают устранить болевой синдром, отечность и улучшить кровообращение в суставах. Многие из них обладают антибактериальным действием и запускают восстановительные процессы.
При лечении патологии используют:
- электрофорез;
- криотерапию;
- магнитотерапию;
- облучение ультрафиолетовыми лучами;
- минеральные ванны и бассейны;
- парафиновые обертывания и ванночки;
- массаж.
Гимнастика при аутоиммунном заболевании суставов избавит от утренней скованности и поможет сохранить двигательные функции. Существуют комплексы упражнений для пациентов на различных этапах развития артрита. Такая зарядка не потребует много времени и особых навыков, однако эффект не заставит себя долго ждать.
Здоровый образ жизни
Чтобы добиться стойкой ремиссии и надолго избавиться от болей в суставах медикаментозное лечение и физиотерапию необходимо подкрепить здоровым образом жизни. Сюда входит избавление от вредных привычек и приобретение навыков правильного питания.
Вредные привычки
Злоупотребление алкоголем и курение отравляют организм и приводят к метаболическим нарушениям и заболеваниям внутренних органов. Токсичные элементы усиливают воспаление и провоцируют постоянные рецидивы. Метод Довженко не лечит ревматоидный артрит, но эффективно помогает избавляться от вредных привычек, усиливающих неприятные проявления болезни.
Рацион
По таким же соображениям важно изменить рацион. Определенные продукты и содержащиеся в них аллергены также выступают провокаторами воспалительного процесса. Помимо отказа от запрещенных продуктов, диетическое питание направлено на контроль калорий, потребляемых за день и уровень жидкости в организме. В отличие от других артритов, при ревматоидном заболевании количество воды нужно ограничивать до 2 л в день, а в периоды острого воспаления максимально минимизировать.
Лечебные диеты
Диеты рассчитаны на дробное питание с целью улучшения функций метаболизма и снижение веса у пациентов с лишней массой тела. При остром артрите применяют вегетарианскую, безглютеновую и диету Донга. В периоды ремиссии оптимальным является стол №10 по Певзнеру.
А также многих пациентов интересует: можно ли вылечить артрит народными методами? Как и другие способы поддерживающей медицины, народные рецепты не имеют глубокого воздействия на клетки иммунной системы. Однако, при правильном подходе они способны облегчить проявления болезни и укрепить иммунитет.
Правильный подход в терапии включает в себя обязательную консультацию с лечащим врачом. Это необходимо, чтобы исключить методы и ингредиенты способные усиливать воспаление и вызывать аллергию.
Не стоит воспринимать диагноз, как приговор. Услышав на приеме у врача, что болезнь нельзя излечить у многих опускаются руки, другие же прибегают к сомнительным методам лечения и вредят себе еще больше. Современная медицина с каждым годом совершенствует схему лечения этого хронического недуга. Благодаря усилиям ревматологов и ответственному подходу у пациентов по всему миру, достижение стойкой ремиссии оказалось вполне осуществимой целью.
Список литературы:
- https://otnogi.ru/bolezn/artrit/mozhno-li-vylechit-revmatoidnyj-artrit-navsegda.html
- https://revmatolog.net/artrit/revmatoidnyy-mozhno-li-vylechit
- https://dr.elamed.com/stati/kak-vylechit-revmatoidnyj-artrit/
- https://medwords.ru/sustavy/artrit/kak-izbavitsya-ot-revmatoidnogo-artrita
Частые вопросы
Каков прогноз на выздоровление от артрита в зависимости от его вида?
Прогноз на выздоровление от артрита зависит от его вида. Например, ревматоидный артрит обычно не поддается полному выздоровлению, но современные методы лечения могут значительно улучшить качество жизни пациента и замедлить разрушение суставов. В то время как остеоартрит, обычно связанный с износом суставов, может быть управляем и даже вылечен с помощью лекарств, физической активности и хирургических вмешательств.
Какие методы лечения могут помочь в борьбе с артритом?
Лечение артрита может включать в себя применение лекарств, физиотерапию, физическую активность, изменение образа жизни, а также хирургические вмешательства. В случае ревматоидного артрита также могут применяться биологические препараты и терапия, направленная на подавление иммунной системы.
Можно ли окончательно вылечить артрит?
На данный момент большинство видов артрита не могут быть окончательно вылечены, но современные методы лечения могут значительно улучшить состояние пациента и замедлить прогрессирование заболевания. Однако, остеоартрит, связанный с износом суставов, может быть управляем и даже вылечен с помощью сочетания медикаментозного лечения, физической активности и хирургических вмешательств.
Полезные советы
СОВЕТ №1
Обратитесь к врачу для точного диагноза и разработки индивидуального плана лечения. Каждый вид артрита требует специфического подхода, поэтому важно получить профессиональную консультацию.
СОВЕТ №2
Поддерживайте здоровый образ жизни, включая регулярные упражнения, правильное питание и отказ от вредных привычек. Это поможет укрепить мышцы и суставы, а также снизить воспаление.
СОВЕТ №3
Изучите возможности физиотерапии, массажа и альтернативных методов лечения, таких как йога или акупунктура. Дополнительные методы могут помочь уменьшить боль и улучшить подвижность суставов.

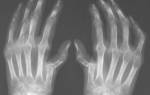 Артрит 3 степени
Артрит 3 степени Диагностика ревматоидного артрита. Какие анализы сдавать при ревматоидном артрите
Диагностика ревматоидного артрита. Какие анализы сдавать при ревматоидном артрите Активность ревматоидного артрита: показатели для инвалидности
Активность ревматоидного артрита: показатели для инвалидности


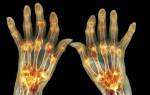 Какие есть стадии ревматоидного артрита, и чем они отличаются?
Какие есть стадии ревматоидного артрита, и чем они отличаются? Ревматоидный артрит у детей: симптомы, причины, методы лечения ребенка
Ревматоидный артрит у детей: симптомы, причины, методы лечения ребенка Четыре действенных способа лечения ревматоидного артрита
Четыре действенных способа лечения ревматоидного артрита Ревматоидный артрит: прогноз и продолжительность жизни
Ревматоидный артрит: прогноз и продолжительность жизни